Acompanhe também nossos posts no Instagram!
O que é e o que causa a sífilis?
A sífilis é uma IST, ou seja, uma infecção sexualmente transmissível. Desse modo, é uma doença infecciosa crônica, transmissível por relações sexuais, que pode ser evitada pela utilização de preservativos durante a relação sexual (Figura 1). Pode acometer praticamente todos os órgãos e sistemas e, se não tratada, pode acarretar sérios problemas na saúde. (CDC, 2017)
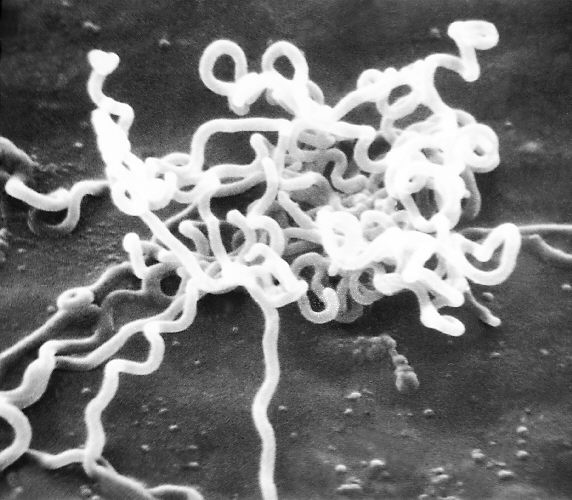
O agente etiológico da sífilis é a bactéria Treponema pallidum (Figura 2). Essa bactéria infecta o indivíduo por vias parenterais, ou seja, quando há contato com sangue por meio de lesões, que podem acontecer durante o sexo (sífilis adquirida) ou por transmissão vertical durante a gestação (sífilis congênita). Logo após a entrada da bactéria no organismo, o sistema linfático regional é contaminado e, posteriormente, outras partes do corpo, via disseminação hematogênica. (AVELLEIRA e BOTTINO, 2006)
O T. pallidum possui a capacidade de se esquivar das defesas causadas pela resposta imune humoral e, com o tempo de janela imunológica entre a imunidade humoral e celular, a bactéria consegue se multiplicar e viver por longos períodos. O patógeno possui forma espiralada, com cerca de 10 a 20 voltas, comprimento de 5 a 20 μm e espessura de 0,1 a 0,2 μm (Figura 1). É protegido por um envelope externo, que contém três camadas ricas em moléculas de ácido N-acetil murâmico e N-acetil glucosamina, além de não possuir membrana celular. O patógeno, ainda, possui flagelos, organelas responsáveis pela movimentação no interior do organismo infectado. (AVELLEIRA e BOTTINO, 2006)
A T. pallidum não é cultivável em meios de cultura e possui pouco tempo de resistência em ambientes hostis, sendo capaz de sobreviver por cerca de 26 horas. Divide-se, transversalmente, a cada 30 horas. O microrganismo não pode ser detectado por métodos padrões como coloração de Gram, em que há pouca retenção de corante, dando origem ao nome da bactéria, em que “pallidum” é referente a “pálido” (Figura 2). (AVELLEIRA e BOTTINO, 2006
Um breve histórico da sífilis
Há controvérsias no que tange à sua origem, no entanto, existem teorias do Novo e do Velho Mundo que tentam explicá-la. (NETO et al., 2009). A teoria do Novo Mundo dispõe que a doença foi introduzida na Europa através dos marinheiros de Cristóvão Colombo, que teriam explorado a América, onde a sífilis já era endêmica. A teoria do Velho Mundo, por sua vez, profere que as treponematoses já teriam sua existência no território europeu. Acredita-se que essas doenças seriam causadas por um único microrganismo que, com o passar dos anos, teria evoluído e adquirido características favoráveis à sua virulência, o que passou a permitir sua transmissão através de relações sexuais e, assim, acarretou o surgimento de epidemias. (NETO et al., 2009)
Na década de 1960, a sociedade passava por mudanças em sua visão, no que tange as relações sexuais. Além da chegada da pílula anticoncepcional, essas mudanças, provavelmente, acarretaram um aumento no número de casos de sífilis. (AVELLEIRA et al., 2006) Dessa forma, existem várias especulações sobre o surgimento da doença. No entanto, um fato aceito pela historiografia mundial é que, no final do século XV, na Europa, houve uma epidemia de sífilis causada pela campanha militar do rei da França, Carlos VIII. (NETO et al., 2009)
Como a sífilis pode se desenvolver em nosso organismo?
A sífilis é dividida em quatro estágios clínicos: primária, secundária, terciária e latente. Cada um desses estágios são caracterizados por diferentes sinais e sintomas da doença. (CDC, 2017)
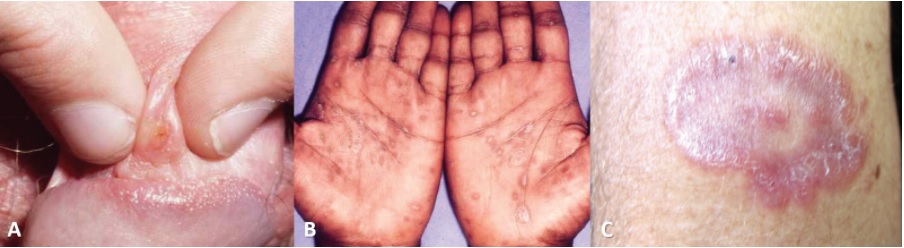
Pessoas com sífilis primária (Figura 3A) tendem a desenvolver feridas no local da infecção (geralmente ao redor da genitália, do ânus ou da boca). Na maior parte das vezes, as feridas são redondas, duras e não causam dor alguma ao indivíduo. (CDC, 2017)
A sífilis secundária (Figura 3B) provoca sintomas como irritação na pele, linfonodos inchados e febre. Tanto na sífilis primária quanto na secundária, os sintomas podem ser suaves e, na maioria das vezes, não são notados pelo indivíduo acometido. (CDC, 2017)
A sífilis terciária (Figura 3C) é associada a problemas médicos graves e pode ser detectada com o auxílio de diversos testes. Esse tipo de sífilis pode afetar o coração, o cérebro e várias outras partes do organismo humano.
Durante o estágio latente da doença, não existem sintomas. (CDC, 2017)
Quantas pessoas são acometidas pela sífilis?
A Organização Mundial da Saúde (OMS) estima que, entre 2009 e 2016, o total de casos incidentes de sífilis, em todo o mundo, foi de 6,3 milhões. No Brasil, a sífilis dos tipos congênita, em gestantes e adquirida passaram a ser de notificação compulsória, através das seguintes portarias: Portaria nº 542, de 22 de dezembro de 1986; Portaria nº 33, de 14 de julho de 2005 e Portaria nº 2.472, de 31 de agosto de 2010, respectivamente. (MINISTÉRIO DA SAÚDE, 2020)
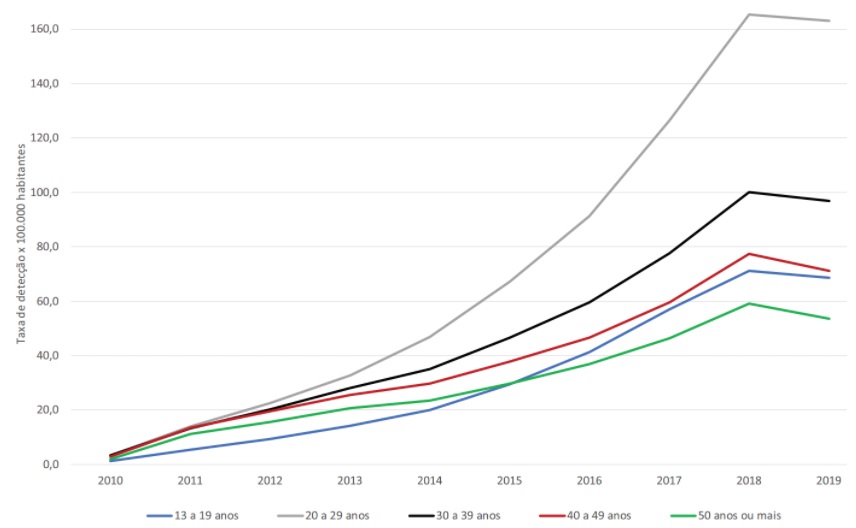
Com relação à sífilis adquirida, no período de 2010 a junho de 2020, 783.544 casos foram notificados no Sinan. Desse total, 52,7% correspondem à região Sudeste, 22,2% ocorreram no Sul, 13,0% no Nordeste, 6,8% no Centro-Oeste e, por fim, 5,2% na região Norte. No estado do Paraná, para o mesmo período, foram registrados um total de 45.890 casos de sífilis adquirida. Em 2019, o número total de casos notificados no Brasil foi de 152.915 e a maior parte das notificações de sífilis adquirida ocorreu em indivíduos entre 20 e 29 anos (36,2%), seguidos por aqueles na faixa entre 30 e 39 anos de idade (21,8%) (Figura 4). (MINISTÉRIO DA SAÚDE, 2020)
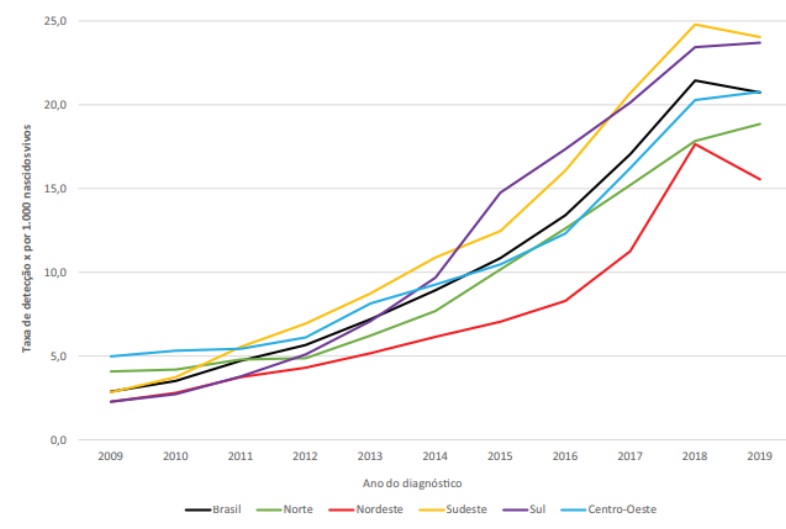
O total dos casos de sífilis no Brasil em gestantes, no período de 2005 a junho de 2020, foi de 384.411 registrados no Sinan. 45,3% desses casos correspondem à região Sudeste, 20,9% à região Nordeste, enquanto 14,8% ocorreram na região Sul, 10,2% no Norte e 8,8% na região Centro-Oeste. O total de casos no estado do Paraná, para o mesmo período, foi de 18.289. Em 2019, no Brasil, o número total de casos notificados foi de 61.127 e a taxa de detecção observada foi de 20,8 casos por mil nascidos vivos (Figura 5). (MINISTÉRIO DA SAÚDE, 2020)
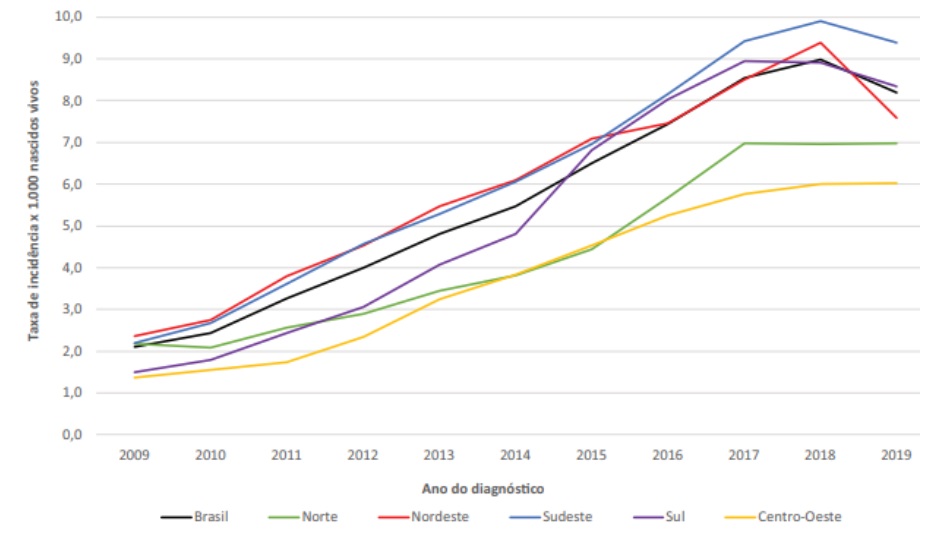
Os casos de sífilis congênita registrados no Sinan, por sua vez, foram de 236.355 em menores de um ano de idade, de 1998 a junho de 2020. Do total, 44,5% eram indivíduos residentes na região Sudeste, 29,8% no Nordeste, 11,5% na região Sul, 8,5% no Norte e, por fim, 5,7% na região Centro-Oeste. Para o mesmo período, no estado do Paraná, o número total de casos foi de 6.643. Em 2019, foram notificados 24.130 casos e observou-se uma taxa de incidência de 8,2 casos por 1.000 nascidos vivos (Figura 6). (MINISTÉRIO DA SAÚDE, 2020)
A média por ano de casos de sífilis gestacional no Brasil, observada de 2010 a junho de 2020, é de 71.231 casos. Já a média por ano de casos de sífilis congênita, no mesmo recorte temporal, é de 32.467 casos. Ou seja, cerca de 45% dos casos de sífilis gestacional identificados não foram tratados de forma correta, ficando evidente o risco observado na transmissão vertical do patógeno. (MINISTÉRIO DA SAÚDE, 2021)
Como é o tratamento da sífilis?
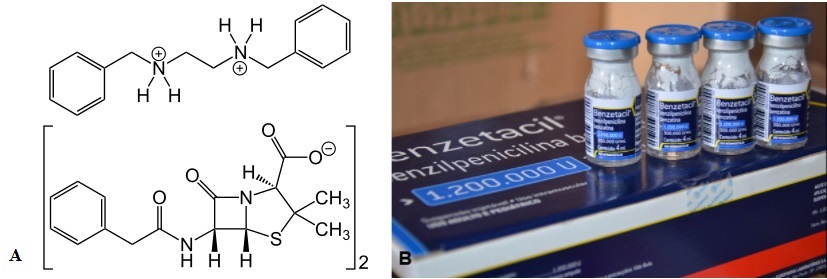
O tratamento é realizado com antibioticoterapia, geralmente, com a benzilpenicilina benzatina , conhecida popularmente no Brasil como Benzetacil, que está disponível no SUS (Figura 7). Além da penicilina, outros antibióticos podem ser utilizados em casos específicos, de acordo com a avaliação do profissional. O estágio clínico da doença é determinante para a dose de penicilina a ser utilizada. Após o tratamento, deve-se seguir coletando testes não-treponêmicos para confirmar a cura. Além disso, todas as parcerias sexuais dos últimos três meses devem ser testadas e tratadas, para que a cadeia de transmissão não se propague. (MINISTÉRIO DA SAÚDE, 2021)
No caso das gestantes, o tratamento também é realizado com a penicilina benzatina, pois é o único medicamento que pode prevenir a transmissão vertical. A parceria sexual também deve ser testada e tratada, com o intuito de evitar a reinfecção da gestante que recebeu o tratamento. No caso da gestante, o início do tratamento deve ocorrer até 30 dias antes do parto, através da administração de penicilina benzatina. O esquema terapêutico necessita ocorrer de acordo com o estágio clínico da sífilis e o intervalo recomendado das doses deve ser respeitado. (MINISTÉRIO DA SAÚDE, 2021)
Nos próximos posts, vamos explorar melhor a classe terapêutica dos beta-lactâmicos como a benzilpenicilina. Fique ligado e até mais!
Se gostou desse conteúdo, compartilhe!
Referências
AVELLEIRA, João Carlos R.; BOTTINO, Giuliana. Sífilis: diagnóstico, tratamento e controle. Anais Brasileiros de Dermatologia, 2006, v. 81, n. 2, p. 111-126.
CDC – Centers for Disease Control and Prevention. Syphilis – CDC Fact Sheet. 8 jun. 2017. Disponível em: <https://www.cdc.gov/std/syphilis/stdfact-syphilis.htm>. Acesso em 20 ago. 2021.
MINISTÉRIO DA SAÚDE (Brasil). Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis. Sífilis. Disponível em: <http://www.aids.gov.br/pt-br/publico-geral/infeccoes-sexualmente-transmissiveis/sifilis>. Acesso em 20 ago. 2021.
MINISTÉRIO DA SAÚDE (Brasil). Secretaria de Vigilância em Saúde. Boletim Epidemiológico de Sífilis. Número especial, out. 2020. Disponível em: <https://www.gov.br/saude/pt-br/assuntos/media/pdf/2020/outubro/29/BoletimSfilis2020especial.pdf>. Acesso em: 20 ago. 2021.
NETO, Benedito Geraldes et al. A sífilis no século XVI- o impacto de uma nova doença. Arq Ciênc Saúde, 2009 jul-set; 16(3):127-9.
Profa. Dra. Marcelle de Lima Ferreira Bispo
Professora Adjunta do Departamento de Química da Universidade Estadual de Londrina (UEL). Possui experiência na área de Química Medicinal, com ênfase em planejamento, síntese, modelagem molecular e avaliação biológica de novas substâncias com potenciais atividades antibacteriana, antimicobacteriana, antifúngica, antichagásica, antileishmania, antimalárica e antitumoral.